Canceroro

Naturligt åldrande
Manliga och kvinnliga författare beskriver ofta åldrandet på olika sätt. Kvinnliga författare ser fördelar med att åldras. Manliga författare ser åldrandet som ett hot. Här två exempel, först från en man och sedan en kvinna.
”Först glömmer du namn, sedan glömmer du ansikten. Nästa steg är att du glömmer att dra upp gylfen och slutligen glömmer du att dra ner den.”
George Burns
”Att åldras är som att bestiga berg, man blir lite andfådd men man får mycket bättre utsikt.”
Ingrid Bergman
Att åldras är en biologisk process och en naturlig del av ett liv. Under en livstid utsätts vi för olika påfrestningar och förändringar som alla är med och bidrar till vårt åldrande. Vissa är av positiv karaktär och andra av negativ. Mycket kan vi styra själva i och med våra livsstilsval, men åldrandet beror också på miljö och vår arvsmassa. Arvsmassan i cellerna styr det biologiska åldrandet som sker på olika nivåer i kroppen.
Det finns levande varelser som inte uppvisar några ålderdomstecken, bland dem vissa träd, humrar, hajar, alligatorer, galapagossköldpaddor till och med något enstaka däggdjur, såsom kalråttor. Flera metoder för att i viss mån påverka och försena det mänskliga åldrandet är också kända, som till exempel fysisk träning och rökstopp. Det pågår även forskning om hur åldrandet skulle kunna påverkas och kanske i framtiden stoppas helt.
Kvinnor upphör att menstruera (menopaus) efter klimakteriet, vilket leder till infertilitet. Männens motsvarighet till menopaus kallas andropaus vilken är mer långvarig och mindre uttalad. Testikelmassan minskar vilket kan leda till minskade mängder testosteron. Kanalerna som sperma och spermier färdas genom drabbas av skleros, mängden spermier minskar i antal, och prostatan förstoras. Till skillnad från kvinnor är män fertila hela livet men fertiliteten minskar.
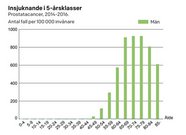
Sjukdomar blir vanligare med åldern. Prostatastorleken ökar med åldern förutsatt att man har kvarvarande manligt könshormon. Medelåldern för när män började behandlas för godartad prostata förstoring i internationella studier är 64 åren. Medelåldern när män i Sverige upptäcks med prostatacancerpatient är drygt 70 år.
Den vanligaste cancersjukdomen hos män är prostatacancer. Sjukdomen är ovanlig före 50-årsåldern och förekommer nästan aldrig före 40 års ålder (Figur 1 nedan).
Den vanligaste orsaken till att en man i Sverige får diagnosen prostatacancer är inte symtom, utan utredning av förhöjda värden av blodprovet PSA, prostataspecifikt antigen.
Vad är risken av att dö av cancer
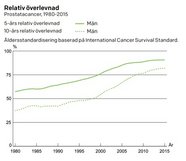
De flesta i Sverige, cirka 33 procent, avled 2018 av en hjärt- eller kärlsjukdom, men för cirka 25 procent var det en cancersjukdom som var anledningen till dödsfallet. Överlevnaden vid prostatacancer har ökat sedan början av 2000-talet men är fortfarande den cancersjukdom som flest män avlider av (Figur 2 nedan).
Vad är risken att få en cancerdiagnos?
Minst var tredje person som lever i Sverige i dag kommer att få ett cancerbesked. Det är något vanligare hos män än hos kvinnor.
Risken att insjukna ökar med stigande ålder. För personer 75 år och yngre är det 31,4 procent av männen och 27,9 procent av kvinnorna som har eller har haft en cancersjukdom.
Prostatacancer – orsaker och diagnos
Orsakerna till prostatacancer är inte klarlagda. Sjukdomen är vanligare i vissa familjer än andra. Det tyder på att man kan ärva en benägenhet för att få sjukdomen.
Före 50 års ålder är prostatacancer en sällsynt sjukdom, utom för släktingar till män som har drabbats ovanligt tidigt. Män över 75 år som inte har några symtom som talar för prostatacancer, kan i och för sig mycket väl ha en liten prostatacancer, men det är osannolikt att den ska hinna utvecklas till en allvarlig sjukdom under deras livstid. Det är därför mellan 50 och 75 års ålder som man kan överväga PSA-prov, även om man inte har några symtom som tyder på prostatacancer. I släkter där män drabbats av prostatacancer i ovanligt unga år, kan det vara lämpligt att börja med PSA-prov redan vid 40 års ålder.
Rekommendationen är att män som har två eller flera nära släktingar med prostatacancer bör kontrollera sig genom PSA-provtagning från cirka fem år före första fallet i familjen eller från 50 års ålder.
Om prostatacancer ger symtom är de vanligaste;
- Täta urinträngningar
- Problem med vattenkastningen
- Svag urinstråle
- Blod i urinen
- Smärtor i ryggen eller höfterna
- Blodbrist, bensvullnad
Vävnadsprovtagning (Biopsi)
För att kunna avgöra om ett högt PSA-värde eller en förhårdnad i prostatan beror på cancer behövs vävnadsprovtagning, biopsi, för mikroskopisk analys. Biopsin tas i samband med en ultraljudsundersökning via ändtarmen.
Läkaren för in en nål genom ultraljudsstaven och tar ut en mycket smal vävnadscylinder. Provet undersöks sedan i mikroskop. Man kan då se om det är cancer, och hur elakartade cancercellerna i så fall är. Det brukar dröja ett par veckor innan man får svar på den mikroskopiska undersökningen.
Magnetkameraundersökning (MR)
På senare tid har stora välgjorda studier visat att magnetkameraundersökning före eventuella biopsier både är bättre för patienterna och sparar resurser för sjukvården. Först efter MR-undersökning ska patienten träffa en urolog för klinisk undersökning. Enbart vid misstanke om cancer ska vävnadsprov av prostatakörteln sedan tas, och då riktat mot misstänkta förändringar.
Med den nya modellen kommer omkring en tredjedel av männen med förhöjt PSA slippa genomgå biopsier, som både är obehagligt och kan orsaka infektioner. Vidare blir det färre män som kommer att bli cancerpatienter. En femtedel av dem som idag biopseras för att hitta en allvarlig cancer visar sig i stället ha en beskedlig cancer. Ytterligare en vinst med tillvägagångssättet är att möjligheten att hitta fler fall av allvarlig cancer i ett tidigt skede ökar.
Skelettundersökningar
Vid hög risk för spridning undersöks skelettet med scintigrafi som innebär att en radioaktiv bensökande isotop insprutas i blodet.
Prostatacancer- behandlingar
Det finns flera behandlingsmetoder mot prostatacancer och ganska ofta behövs ingen behandling från början utan det räcker med kontroller.
Vilket alternativ som blir aktuell beror på flera faktorer, framför allt utbredningen av cancern (cancerns stadium), hur cancercellerna ser ut i mikroskop (Gleasonsumman), vilka andra sjukdomar man har och hur gammal man är.
Du kan läsa mer om detta på Cancerfondens hemsida.
www.cancerfonden.se/om-cancer/cancersjukdomar/prostatacancer
PSA
PSA-provet är ett vanligt blodprov som tas i armvecket. PSA är en förkortning av prostataspecifikt antigen. Det är inte något ”cancerämne” som kommer från en tumör utan ett äggviteämne, ett enzym, som finns naturligt i kroppen även hos friska män.
PSA produceras i prostatakörteln och finns i hög koncentration i sädesvätska och gör det lättare för spermierna att röra sig. En del av det PSA som tillverkas läcker ut i blodet. Även helt friska män har därför små mängder PSA i blodet.
PSA-värdet i blodet blir högre med ökad ålder och vid prostatasjukdomar, till exempel inflammation, godartad förstoring och prostatacancer. De flesta män som har ett förhöjt PSA-värde har inte prostatacancer.
Prostatacancerceller producerar mindre PSA än normala prostataceller. Att PSA-halten i blodet ökar vid prostatacancer beror bland annat på att cancern bryter ner prostatavävnaden, så att mer PSA läcker ut i blodet. PSA-test kan användas vid hälsokontroller för att hitta tidig prostatacancer. Det finns både för- och nackdelar med detta.
Provet ingår i utredningen av män som har besvär med vattenkastningen. De används också när man vill upptäck prostatacancer i tidigt skede.
Övre gränsen för normalvärden i olika åldrar.
< 70 år: PSA 3 µg/l
70–80 år: PSA 5 µg/l
> 80 år: PSA 7 µg/l
Egenvård för män med prostatacancer
Enligt Nationella vårdprogramgruppen för prostatacancer, våren 2017
Motion
Att promenera och motionera på andra sätt är minst lika viktigt som att äta rätt. En timmes daglig rask promenad eller motsvarande motion har väldokumenterade hälsoeffekter. De som rör sig mycket och ofta har mindre risk att få hjärt- och kärlsjukdomar och att dö i förtid. Det finns också undersökningar som talar för att de som har ett rörligt liv har mindre risk att dö i prostatacancer. Motion är också bra för att minska hormonbehandlingens negativa effekter på muskulatur och skelett. Svettningar och värmevallningar av hormonbehandling kan också minska om man motionerar regelbundet.
Rökning
Tobaksrökning ökar risken för komplikationer vid operationer, minskar effekten av strålbehandling och ökar risken för återfall. Rökning ökar också risken för hjärt- och kärlsjukdomar, lungsjukdomar, sexuella problem och många cancersjukdomar. Fler män med tidigt upptäckt, obehandlad prostatacancer dör av rökningsrelaterade sjukdomar än av sin prostatacancer. För de flesta rökare är alltså rökstopp den viktigaste åtgärden man kan göra för sin hälsa! Landstingen erbjuder hjälp med rökstopp, fråga din kontaktsjuksköterska var du kan få hjälp. Det finns även en nationell sluta rökalinje, 020-84 00 00 – www.slutarokalinjen.se
Kost
Prostatacancer är betydligt vanligare i västvärlden än i t.ex. östra Asien. Östasiater som flyttar till USA får efter hand ökad risk för prostatacancer. Detta talar starkt för att miljöfaktorer och livsstil är viktiga orsaker till de geografiska skillnaderna. Forskningen har ännu inte lyckats klargöra exakt vad det är i den västerländska miljön som ökar risken för prostatacancer eller vad som skyddar mot sjukdomen i Asien, men mycket talar för att kosten spelar en stor roll.
Det finns inte mycket forskning på detta område. Därför är det svårt att ge några handfasta rekommendationer. Vi kan inte säkert säga att förändringar i kosten kan bromsa förloppet av prostatacancer, men vi vet att de är bra för hälsan i allmänhet och för hjärta och blodkärl i synnerhet. Läs mer om kostråd på Livsmedelsverkets hemsida – www.livsmedelsverket.se
Komplementär och alternativ medicin kan påverka effekterna av cancerläkemedel. Prata med din läkare eller kontaktsjuksköterska om du tar andra preparat än de läkemedel du är ordinerad.
Sådant man kan äta mer av
En del vetenskapliga undersökningar talar för att följande kostfaktorer minskar risken för att drabbas av prostatacancer eller åtminstone att de minskar tillväxten av cancerceller i provrör. Det är därför tänkbart att de också är bra för den som har drabbats av prostatacancer.
Fisk, särskilt fet fisk som lax, sill och makrill, bör man äta minst två gånger i veckan, eftersom fisk kan minska risken för hjärt- och kärlsjukdomar och kanske även olika cancerformer. Man tror att det beror på att fiskarna innehåller omega-3-fettsyror.
I sojabönor finns så kallade isoflavonoider som kan göra att prostatacancerceller växer sämre. Sojabönor finns att köpa hela, kokta eller okokta, och kan användas i t.ex. grytor eller biffar. Det finns också halvfabrikat baserade på sojabönor i de flesta livsmedelsaffärer, t.ex. tofu. Kosttillskott med sojabönsextrakt finns i hälsokostaffärer. Sojasås innehåller däremot inga gynnsamma ämnen.
Det röda färgämnet i tomater, lykopen, tror man kan motverka cancer. Lykopen tas bäst upp av kroppen om man tillagar tomaterna tillsammans med en vegetabilisk olja. Tomater på burk och tomatpuré har lika god effekt som färska tomater. Vattenmelon och torkade aprikoser innehåller också mycket lykopen.
Grönt te är blad från tebusken som inte har fått jäsa före torkningen och ska inte förväxlas med örtte. Grönt te innehåller olika ämnen som i några undersökningar har motverkat utvecklingen av cancerceller.
Linfrö och råg innehåller så kallade lignaner. Lignaner hämmar tillväxten av cancerceller. Många äter linfrön för att hålla igång magen. Men att äta för mycket är inte bra. Fröna innehåller ämnen som kan bilda vätecyanid. Ät inte krossade linfrön, men en till två matskedar hela linfrön per dag anses riskfritt.
Grönsaker är allmänt nyttigt, även om effekten på prostatacancer är osäker. Möjligen kan kål, broccoli, gul lök och vitlök ha en positiv effekt. Enstaka undersökningar antyder att ett par glas juice gjord på granatäpple varje dag kan vara bra för män med prostatacancer.
Chilifrukters starka beståndsdel capsaicin kan hämma prostatacancerceller i provrör, men det är tveksamt om de små mängder en människa kan äta har någon effekt.
Om man har svårt att äta varierad mat med frukt och grönsaker, kan man överväga att köpa kosttillskott med vitaminer och spårämnen. Man ska dock aldrig äta mer än det rekommenderade dagliga intaget, eftersom höga doser av vitaminer och spårämnen kan ge allvarliga biverkningar. En stor undersökning visade att män som åt mer än den rekommenderade dosen av vitaminer hade ökad risk för allvarlig prostatacancer.
Tidigare trodde man att tillskott av E-vitamin och spårämnet selen kunde minska risken för prostatacancer. En stor vetenskaplig undersökning visade sedan inte ens antydan till en sådan effekt, men brist på dessa näringsämnen är förstås inte heller bra.
En vetenskaplig undersökning visade att en blandning av extrakt från granatäppelkärnor, grönt te, broccoli och gurkmeja (Pomi-T) minskade ökningstakten av PSA hos män med tidigt upptäckt prostatacancer, men man vet inte om sjukdomsförloppet i sig påverkas.
Sådant man kan äta mindre av
Det finns ett visst stöd för att animaliskt fett och kött från däggdjur kan öka risken för prostatacancer. Det är inte osannolikt att denna mat också har en negativ effekt för den som redan har insjuknat i prostatacancer.
För mycket socker och ett för högt totalt intag av energi är inte heller hälsosamt.
Även en hög konsumtion av mejeriprodukter verkar vara kopplad till en ökad risk för prostatacancer. Mejeriprodukter är emellertid en viktig källa till kalk (kalcium). Det är viktigt att få i sig tillräckligt med kalk för att inte skelettet ska bli skört, särskilt för män som får hormonbehandling för prostatacancer. Man ska därför se till att man får i sig dagsbehovet (800 mg) av kalk på något sätt. Tre glas (6 dl) mjölk, fil eller yoghurt motsvarar dagsbehovet. Ost till en smörgås innehåller lika mycket kalk som ett glas mjölk.
Bra kost för hjärtat är bra kost för prostatan
Även om vi inte säkert vet att dessa kostförslag kan påverka prostatacancer, är det värt att tänka på vad man äter. Den överlägset vanligaste dödsorsaken i Sverige är hjärt- och kärlsjukdomar. För att förebygga dem är kosten av erkänt stor betydelse.
Dessbättre är det så, att den kost och livsstil som är bra för hjärtat och blodkärlen också verkar vara bra för prostatakörteln. Även riskerna för övervikt, diabetes och flera andra sjukdomar, inklusive cancersjukdomar, kan minskas med en bra kost. Kosten ska innehålla mycket frukt och grönsaker, lagom med enkelomättade matoljor (t.ex. oliv- och rapsolja), sparsamt med animaliskt fett och protein, samt sparsamt med sötade livsmedel och drycker.
Hur påverkas mannens sexliv av behandling för prostatacancer?
Referat från boken ”Sex, samliv & prostatacancer”.
Behandling för prostatacancer förändrar ofta sexlivet. Hur mycket och på vilket sätt beror dels på vilken behandling som ges, dels på hur mannens sexliv var före behandlingen. Om mannen har en partner eller är ensamstående kan påverka hur han anpassar sig till förändringarna i sexlivet.
Så påverkas mannens sexuella funktion av en operation
Orgasmen, sädesvätskan och fertiliteten
Vid en operation för prostatacancer avlägsnas prostatan och sädesblåsorna. Eftersom dessa organ producerar sädesvätskan kommer mannen efter operationen att få en så kallad ”torr orgasm”. Det betyder att det inte kommer ut någon sädesvätska i samband med orgasmen. Den sköna känslan finns dessbättre kvar, men orgasmen kan kännas lite annorlunda, särskilt den första tiden efter operationen. De första månaderna efter operationen kan det komma ut en liten skvätt urin i samband med orgasmen. Urinskvätten är helt ofarligför partnern. Läckaget av urin vid orgasm brukar försvinna, eller åtminstone minska, med tiden. Eftersom det inte kommer ut någon sädesvätska, blir mannen steril efter en operation för prostatacancer.
Råd vid urinläckage vid sex
- Kissa innan sex
- Undvik kaffe, te, öl, vin och riklig dryck några timmar innan sex
- Ha en handduk nära till hands
- Undvik alltför ansträngande kroppsrörelser som kan utlösa läckaget
- Använd kondom eller en penisring
- Om du har täta trängningar, diskutera”blåsdämpande” medicin med din läkare
- Fortsätt knipträna regelbundet
Förmågan att få stånd
Nästan alla män får kraftigt försämrad förmåga att få stånd (erektion) direkt efter operationen. Det beror på att nerverna som styr erektionen är belägna precis utan på prostatakörteln. I samband med operationen skadas dessa nervtrådar alltid mer eller mindre. Nervfunktionen återhämtar sig mycket långsamt – det tar ofta flera månader för erektionsförmågan att återhämta sig, ibland några år. Återhämtningen blir sällan fullständig, vilket betyder att penisen nästan aldrig blir lika styv som före operationen. Ofta är nervskadorna för stora för att de ska kunna läka. I så fall kommer den spontana förmågan att få stånd aldrig tillbaka.
För de män som inte har kvar någon egen förmåga att få stånd, finns det medicinsk behandling som kan göra att penisen blir styv. Chansen att erektionen ska återhämta sig efter en operation beror på hur stor och hur allvarlig prostatatumören var, vilken kirurgisk teknik som används, kirurgensskicklighet och vana, mannens ålder och hur god erektionen var före operationen.
Äldre män och män med diabetes har sämre återhämtningsförmåga än yngre, friska män. Den kirurgiska tekniken (”nervsparandet”) är en balansgång mellan säkerheten att få bort cancern och möjligheterna för erektionsförmågan att återhämta sig. Ju större säkerhetsmarginaler, desto mindre chans för erektionen och tvärt om. Om man behöver ha en bred marginal både på vänster och höger sida blir erektionsförmågan oftast helt utslagen för gott. Även om den ena sidans nerver kan sparas, är chansen liten för att erektionen ska återhämta sig direkt efter operationen. Inte ens om båda sidornas nerver sparas, kan man räkna med god erektion efter operationen.
Om erektionsförmågan var god före operationen, är chansen hyfsad att den ska fungera redan efter några veckor med stöd av tablettbehandling, men ofta dröjer det många månader eller till och med ett par år innan erektionsförmågan har återhämtat sig tillräckligt för att tablettbehandling ska kunna fungera. Om marginalerna är för snäva, ökar risken för ett lokalt återfall av cancern. Detta märks i så fall genom att värdena av blodprovet PSA ökar efter operationen. Om PSA-värdena ökar, brukar man ge strålbehandling mot det område där prostatan tidigare fanns.
Strålbehandlingen försämrar erektionsförmågan, i den mån den har återhämtat sig efter operationen. Beslutet om hur stora säkerhetsmarginalerna ska vara måste fattas före operationen. Det är alltid ett individuellt beslut, som mannen bör diskutera med den kirurg som ska operera honom. Om mannen inte är sexuellt aktiv, kan det vara dumt att ta några risker genom att försöka bevara så många nervtrådar som möjligt. Omvänt kan en man som tycker att sexlivet är helt avgörande för livskvaliteten vara villig att ta en högre risk för senare återfall och strålbehandling, för att i gengäld få bästa möjliga förutsättningar för att erektionsförmågan ska komma tillbaka.
Penisens längd
Efter operationen brukar penisen bli 1 – 2 centimeter kortare i slakt tillstånd än den var tidigare. I styvt tillstånd är längden däremot nästan densamma som före operationen. Längden i slakt tillstånd ökar under omkring ett år, för att till slut åter ha samma längd som före operationen.
Sexlusten
Den sexuella lusten påverkas inte direkt av att prostatakörteln opereras bort. Däremot är det vanligt att lusten minskar efter operationen, på grund av trötthet, oro för cancersjukdomen, smärtor i bäckenbotten eller urinläckage. I så fall återkommer sexlusten med tiden. Det brukar ta några månader, ibland upp till ett halvt år eller mer.
Strålbehandling
Strålbehandling brukar försämra förmågan att få stånd (erektionsförmågan), men det sker oftast långsamt under flera år. Hur mycket erektionsförmågan minskar beror på mannens ålder och på hur stark erektionen var före strålbehandlingen.
Så påverkas mannens sexuella funktion av kontinuerlig hormonbehandling
Många män med prostatacancer får hormonbehandling som bromsmedicin livet ut. Kontinuerlig hormonbehandling kan ges när sjukdomen har kommit tillbaka efter operation eller strålbehandling, när tumören redan från början är för stor för att stråla eller operera bort, och när cancern har spridit sig till andra organ.
Det finns två huvudtyper av hormonbehandling. Den ena är när man hämmar produktionen av det manliga könshormonet testosteron, genom att ge injektioner med en GNRH-analog eller operera bort testiklarna. Dessa båda metoder kallas ”kastrationsbehandling” och har samma effekt på sexlivet: den sexuella lusten brukar minska kraftigt eller försvinna helt.
Män som inte har någon sexlust har ofta svårt att få erektion. Även om de lyckas få erektion med hjälp av något läkemedel, kan de ha svårt att njuta av sex. Men undantag finns; en del män kan fortsätta att njuta av sex, trots kastrationsbehandling– med eller utan hjälp för att få erektion. Den andra huvudtypen av hormonbehandling är behandling med tabletter som heter Bikalutamid. De ges när cancern inte är spridd utanför bäckenet och när det bara finns några få dottertumörer (metastaser) i skelettet.
Bikalutamid hämmar inte produktionen av testosteron och påverkar därför inte sexlivet så mycket, åtminstone inte till att börja med. Efter några års behandling med Bikalutamid tycker många män att deras sexlust och erektionsförmåga avtar. På senare år har det kommit nya hormonella behandlingar. De ges alltid i kombination med kastrationsbehandling, så effekten på sexlivet är densamma som när kastrationsbehandling ges ensam.
Hur kan jag få hjälp?
Du har rätt till information!
Det nationella vårdprogrammet för cancerrehabilitering betonar vikten av information om hur sexualiteten kan påverkas och vilket stöd som kan erbjudas under och efter alla behandlingar.
Om personalen ändå inte ger information, så tveka inte att fråga själv. Sexologisk kompetens finnas oftast vid enheter som behandlar män med prostatacancer.
Om det inte finns tillgång till sexologiskbehandlare där man bor kan man ta del aven förteckning över de sexual rådgivare, sexologer och terapeuter som fritt går att söka i Sverige på hemsidan för Svensk Förening för Sexologi. www.svensksexologi.se
Referenser www.cancerfonden.se/om-cancer/leva-med-cancer/sex-och-cancer
Carina Danemalm Jägerval & Ola Bratt. ”Sex, samliv & prostatacancer”.
Vattenkastningsproblem och risk för prostatacancer
Innan PSA provet fanns upptäcktes prostatacancer ibland pga svårigheter med blåstömningen. Idag har de flesta män som får diagnosen inga symtom utan har upptäcks genom blodprovet.
En nyligen genomförd studie i Stockholm hade som målsättning att undersöka sambandet hos män 50-69 år som ingick i en prostatacancer screening studie.
Männen ombads fylla i symptomformuläret IPSS vilket drygt 45.000 gjorde. Hela 75% hade inga nämnvärda problem med vattenkastningen medan 23% hade måttliga besvär och resterande 3% stora besvär. Tio procent av de undersökta hade PSA mer än 3 och genomgick vävnadsprover.
Det fanns inget samband mellan besvär och diagnosticerad cancer. Ju mer besvär man hade desto mindre var risken att man hade den allvarliga formen av prostatacancer.
Alltså medför problem med vattenkastning vanligen ingen ökad risk för prostatacancer.
Referens
Chandra Engel et al. Lower urinary tract symptoms (LUTS) are not associated with an increased risk of prostate cancer in men 50-69 years with PSA ≥3 ng/ml. Scand J Urol. 2020 Feb;54(1):1-6.
Manlig cancer
Cancer är ett samlingsnamn för mer än 200 olika sjukdomar, som i sin tur delas in i flera olika undergrupper. Denna uppdelning baseras främst på platsen där cancern först upptäcks t.ex njurcancer. Numera särskiljer man ofta också på olika former som i fallet njurcancer är klarcellig, papillär och kromofob typ. Alla cancersjukdomar har det gemensamt att celler på någon plats i kroppen har börjat dela sig och växa okontrollerat.
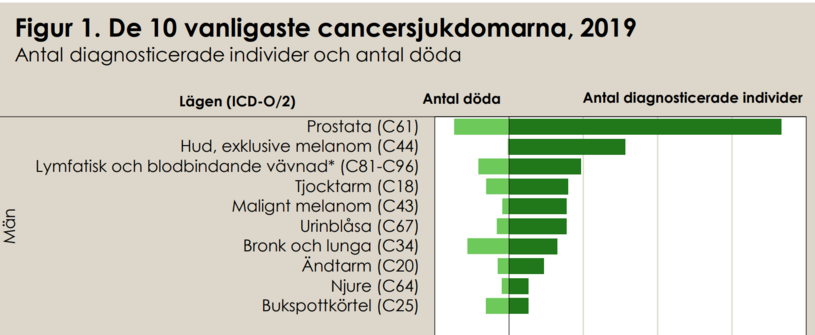
Tre urologiska cancerformer tillhör det tio vanligaste i Sverige. I bilden kan ni se fördelningen som diagnosticeras i jämförelse med dödligheten och man kan se att de flesta överlever sin cancersjukdom.
De flesta av manlig cancer drabbar äldre. Ett undantag är testikelcancer som är den vanligast förekommande cancern bland unga män men ovanlig jämfört med de vanligaste som drabbar män.
Vad är tidiga tecken på att man har cancer?
Tyvärr tar det lång tid innan cancer ger symtom som upptäcks. Prostata och njurcancer upptäck nu vanligen innan de ger symptom. Prostatacancer på grund av blodprovet PSA och njurcancer som bifynd vid röntgenundersökningar.
Blödningar utan känd orsak betraktas som en anledning att misstänka cancer. Ett allvarligt tecken är synligt blod i urinen men måste komma ihåg att vanligaste orsaken är en vanlig urinvägsinfektion. Eftersom urinvägsinfektion är mycket ovanligare hos män än kvinnor så skall det alltid utredas hos män. Framförallt urinblåsecancer debuterar med detta symtom men även njurcancer .
Blod i utlösningen år oftast helt ofarligt och behöver bara utredas om det blir långvarigt.
Prostatacancer sprider sig vanligen till rygg och bäckenskelettet och sådan spridning kan gå oupptäckt under lång tid. Detta eftersom ryggsmärtor är vanliga och man har beräknat att upp mot 80 % av en normalbefolkning drabbas någon gång i livet. Vanligen blir man bra inom 3 månader men om inte måste det utredas. Om orsaken är prostatacancer är PSA mycket förhöjt, ibland mer än 1000.
Testikelcancer upptäcks ofta som en hård knöl i pungen. På Cancerfondens hemsida finns råd om självundersökning. Man skriver: ” Bestäm dig för en fast tidpunkt varje månad då du känner igenom testiklarna. Passa på när du står i duschen eller tar ett bad. Varmt vatten gör pungen mjuk och lättare att undersöka. Gör din koll när du tvålat in pungen”. Testikelcancer hade tidigare en dålig prognos men med modern behandling i form av kirurgi, cellgifter och strålning kan numera de allra flesta botas.
Fråga doktorn
På sidan ”Fråga doktorn” hittar du vanliga frågor och svar!
Potensproblem?
Sidan Potens innehåller generell fakta rörande potensproblematik.
Läs mer i vårt artikelarkiv
På sidan Aktuella artiklar har vi samlat artiklar under olika kategorier.
Här kan du hitta artiklar inom det område som främst intresserar dig.